La Legionellosi è un’infezione polmonare causata da un batterio ubiquitario che si diffonde attraverso le condotte cittadine e gli impianti idrici degli edifici
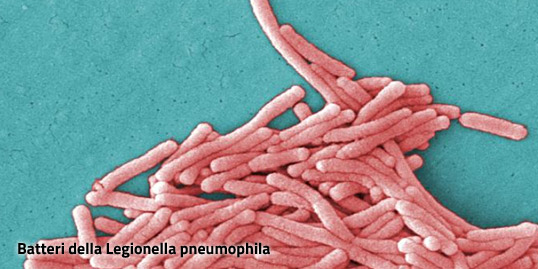
La Legionellosi, detta anche Malattia dei legionari, è un’infezione polmonare causata dal batterio Legionella pneumophila.
È stata identificata per la prima volta nel 1976, a seguito di una grave epidemia (221 persone contrassero questa forma di polmonite precedentemente non conosciuta e 34 morirono) avvenuta in un gruppo di ex combattenti dell’American Legion (da qui il nome della malattia), che avevano partecipato ad una conferenza in un Hotel di Philadelphia, negli Stati Uniti. La fonte di contaminazione batterica fu identificata nel sistema di aria condizionata dell’albergo.
La legionella è un batterio presente negli ambienti naturali e artificiali: acque sorgive, comprese quelle termali, fiumi, laghi, fanghi, ecc. Da questi ambienti essa raggiunge quelli artificiali come condotte cittadine e impianti idrici degli edifici, quali serbatoi, tubature, fontane e piscine, che possono agire come amplificatori e disseminatori del microrganismo, creando una potenziale situazione di rischio per la salute umana.
Essendo il microrganismo ubiquitario, la malattia può manifestarsi con epidemie dovute ad un’unica fonte, con limitata esposizione nel tempo e nello spazio all’agente eziologico, oppure con una serie di casi indipendenti in un’area ad alta endemia o con casi sporadici senza un evidente raggruppamento temporale o geografico.
Focolai epidemici si sono ripetutamente verificati in ambienti collettivi a residenza temporanea, come ospedali o alberghi, navi da crociera, esposizioni commerciali ecc. I casi di polmonite da Legionella di origine comunitaria si manifestano prevalentemente nei mesi estivo-autunnali, mentre quelli di origine nosocomiale non presentano una particolare stagionalità.
Per approfondire
Il genere Legionella comprende più di 60 specie diverse suddivise in circa 70 sierogruppi, ma non tutte sono state associate a casi di malattia nell’uomo. Legionella pneumophila è la specie più frequentemente rilevata nei casi diagnosticati ed è costituita da 16 sierogruppi di cui Legionella pneumophila sierogruppo 1, responsabile dell’epidemia di Philadelfia, è causa del 95% delle infezioni in Europa e dell’85% nel mondo. Anche in Italia l’analisi della distribuzione di specie e sierogruppi isolati nel nostro territorio ha confermato la prevalenza di Legionella pneumophila e in particolare del sierogruppo 1 nei casi di malattia.
Non è nota la dose infettante per l’uomo. Neppure si conoscono le ragioni della diversa virulenza nelle differenti specie e sierogruppi di Legionella che tuttavia potrebbero essere attribuite alla idrofobicità di superficie, alla stabilità nell’aerosol e alla capacità di crescere all’interno delle amebe.
La legionellosi viene normalmente acquisita per via respiratoria mediante inalazione, aspirazione o microaspirazione di aerosol contenente Legionella, oppure di particelle derivate per essiccamento.
Le goccioline si possono formare sia spruzzando l’acqua che facendo gorgogliare aria in essa, o per impatto su superfici solide. La pericolosità di queste particelle di acqua è inversamente proporzionale alla loro dimensione. Gocce di diametro inferiore a 5µ arrivano più facilmente alle basse vie respiratorie. Sono stati inoltre segnalati in letteratura casi di legionellosi acquisita attraverso ferita.
Non è mai stata dimostrata la trasmissione interumana della malattia.
Fattori predisponenti
- età avanzata
- fumo di sigaretta
- presenza di malattie croniche
- immunodeficienza.
Il rischio di acquisizione della malattia è principalmente correlato alla suscettibilità individuale del soggetto esposto e al grado d’intensità dell’esposizione, rappresentato dalla quantità di Legionella presente e dal tempo di esposizione.
Sono importanti inoltre la virulenza e la carica infettante dei singoli ceppi di Legionella, che, interagendo con la suscettibilità dell’ospite, determinano l’espressione clinica dell’infezione. Malgrado il carattere ubiquitario di Legionella, la malattia umana rimane rara; i tassi d’attacco nel corso di focolai epidemici sono bassi, inferiori al 5%.
La legionellosi può manifestarsi con due distinti quadri clinici:
- la Febbre di Pontiac
- la Malattia dei Legionari.
La Febbre di Pontiac, dopo un periodo di incubazione di 24-48 ore, si manifesta in forma acuta simil-influenzale senza interessamento polmonare, e si risolve in 2-5 giorni. I prodromi sono: malessere generale, mialgie e cefalea, seguiti rapidamente da febbre, a volte con tosse e gola arrossata. Possono essere presenti diarrea, nausea e lievi sintomi neurologici quali vertigini o fotofobia.
La Malattia dei Legionari, dopo un periodo di incubazione variabile da 2 a 10 giorni (in media 5-6 giorni), si manifesta come una polmonite infettiva, con o senza manifestazioni extrapolmonari. La sindrome pneumonitica non ha caratteri di specificità né clinici né radiologici.
Nei casi gravi può insorgere bruscamente con febbre, dolore toracico, dispnea, cianosi, tosse produttiva associati alla obiettività fisica semeiologica del consolidamento polmonare.
Nei casi di gravità lieve (ma che poi se non adeguatamente trattati possono evolvere in polmonite grave) l’esordio può essere insidioso con febbre, malessere, osteoartralgie, tosse lieve, non produttiva. I quadri radiologici non sono patognomonici potendosi riscontrare addensamenti di tipo alveolare focali, singoli o multipli, monolaterali o disseminati con o senza evoluzione escavativa, come quadri inizialmente a impegno interstiziale.
A volte possono essere presenti sintomi gastrointestinali, neurologici e cardiaci; alterazioni dello stato mentale sono comuni, generalmente non associati a meningismo. In un paziente affetto da legionellosi, a impronta sistemica possono essere presenti uno o più dei seguenti segni e sintomi: bradicardia relativa, lieve aumento delle transaminasi, ipofosfatemia, diarrea e dolore addominale.
La polmonite da Legionella non ha quindi caratteristiche cliniche che permettano di distinguerla da altre forme atipiche o batteriche di polmonite comunitaria, né ha stigmate specifiche che consentano di sospettarla tra le eziologie di polmonite nosocomiale e/o dell’ospite immunocompromesso.
Tra le complicanze della legionellosi vi possono essere:
- ascesso polmonare
- empiema
- insufficienza respiratoria
- shock
- coagulazione intravasale disseminata
- porpora trombocitopenica
- insufficienza renale.
La polmonite da Legionella ha dei sintomi che sono spesso indistinguibili dalle polmoniti causate da altri microrganismi e, per questo motivo, la diagnosi di laboratorio della legionellosi deve essere considerata complemento indispensabile alle procedure diagnostiche cliniche. Gli accertamenti di laboratorio devono essere attuati possibilmente prima che i risultati possano essere influenzati dalla terapia e devono essere richiesti al fine di attuare una terapia antibiotica mirata, contenere così l'uso di antibiotici non necessari, evitare effetti collaterali, l'insorgenza di microrganismi antibiotico-resistenti, ed in ultimo, ma non meno importante, ridurre i tempi di degenza e le spese sanitarie del nostro paese.
Test diagnostici per la legionellosi dovrebbero essere idealmente eseguiti in tutti i seguenti casi di polmonite:
- in pazienti con malattia severa che richieda il ricovero in un reparto di terapia intensiva
- in pazienti che riferiscano fattori di rischio
- in pazienti che siano stati esposti a Legionella durante un‟epidemia
- in pazienti in cui nessun altra eziologia è probabile.
Essendo un batterio la causa della malattia la terapia è in primo luogo di tipo antibiotico e va valutata a seconda della gravità dei sintomi.
Queste alcune misure di prevenzione:
- prevedere una corretta progettazione e realizzazione delle reti idriche
- evitare le formazioni di ristagni, limitando la lunghezza delle tubazioni e le tubazioni con terminali ciechi o senza circolazione dell’acqua
- preferire sistemi istantanei di produzione dell’acqua calda ai sistemi che prevendono serbatoi di accumulo
- effettuare una manutenzione periodica degli impianti attraverso trattamenti di disinfezione (clorazione, battericidi di sintesi, ozono, acqua ossigenata catalizzata, filtrazione, trattamento a raggi ultravioletti, trattamenti termici).

















 24 marzo 2024, Giornata mondiale della tubercolosi
24 marzo 2024, Giornata mondiale della tubercolosi

