Il morbo di Hansen, meglio conosciuto come lebbra, è una malattia batterica che interessa i nervi periferici, la pelle e le mucose delle vie respiratorie superiori e anche gli occhi
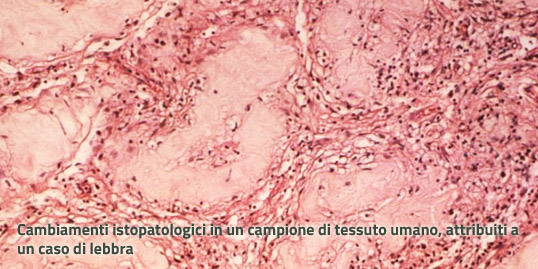
E' causata dal Mycobacterium leprae, un microrganismo che, oltre che nell’uomo, può trovarsi negli armadilli, in alcuni primati e nel suolo.
E’ una malattia che può essere curata utilizzando i protocolli terapeutici definiti dall’Organizzazione Mondiale della Sanità (MDT). Se la cura viene iniziata nelle prime fasi della malattia, si possono prevenire lesioni disabilitanti. Le persone affette da questa malattia possono continuare a lavorare e a condurre una vita attiva durante e dopo il trattamento farmacologico. Se non trattata, può causare danni progressivi e permanenti alla pelle, ai nervi, agli arti e agli occhi, provocando segni fisici e deformità che nei secoli sono stati associati a uno stigma negativo e hanno spesso comportato emarginazione per i malati e le loro famiglie.
La maggior parte dei casi si concentra nei Paesi tropicali e subtropicali, in particolare India, America Latina e Africa.
L’insorgenza della malattia può verificarsi a qualsiasi età, più frequentemente intorno ai 20-30 anni. L’incubazione è lunga, in media 5 anni, tuttavia in alcuni casi i sintomi possono verificarsi entro 1 anno o impiegare fino a 20 anni per manifestarsi.
Non si conosce ancora esattamente come il morbo di Hansen si diffonda fra le persone: gli scienziati attualmente ritengono che si trasmetta attraverso le goccioline emesse dal naso e dalla bocca, durante contatti stretti, frequenti e prolungati per molti mesi con casi non sottoposti a trattamento terapeutico.
L’infezione non si trasmette attraverso un contatto casuale con una persona malata di morbo di Hansen, come stringere la mano o abbracciare il malato, sedersi vicini sui mezzi pubblici, durante i pasti o in altre circostanze.
Il morbo di Hansen, inoltre, non si trasmette dalla mamma al proprio feto durante la gravidanza e nemmeno durante i rapporti sessuali.
Si distinguono due principali tipi di lebbra più una terza forma non ben definita dal punto di vista evolutivo:
- Lebbra tubercoloide (LT): il paziente presenta una o più macchie più chiare della pelle circostante, a contorni ben definiti. Le aree corrispondenti alle macchie presentano una diminuita sensibilità (se ad esempio vengono toccate o pizzicate o accostate a oggetti caldi o freddi) e non danno prurito.
I nervi periferici ispessiti o danneggiati, in genere asimmetrici e prossimi alle lesioni della pelle, sono un altro segno possibile di morbo di Hansen. Tra i più colpiti vi sono il nervo ulnare, il facciale e il tibiale. - Lebbra lepromatosa (LL): il paziente presenta macule, papule, placche, lesioni cutanee nodulari, spesso agli arti e al volto, e non possiede difese immunitarie contro il Mycobacterium leprae.
Con l’avanzare della malattia, le macchie possono evolvere con infiltrazione diffusa (è caratteristica la "facies leonina", accompagnata da perdita di ciglia e sopracciglia, infossamento della piramide nasale e deformazione dei lobi auricolari).Nei soggetti con lepromatosi diffusa può insorgere il cosiddetto "fenomeno di Lucio", con ulcere (specialmente agli arti inferiori) che possono comportare gravi infezioni e presenza di batteri nel sangue circolante (batteriemia). - Lebbra borderline: le condizioni cliniche sono instabili e la malattia può diventare simile alla lebbra lepromatosa oppure evolvere verso la forma tubercoloide.
Se non trattato, il danno neurale può causare paralisi delle mani e dei piedi. Nei casi molto avanzati, la persona può sviluppare lesioni multiple dovute alla mancanza di sensibilità, fino alla perdita di dita. Possono inoltre verificarsi cecità e ulcere corneali, quando sono colpiti i nervi facciali. Altri segni che si possono trovare nelle forme avanzate includono la perdita delle sopracciglia e deformità del naso, queste ultime a causa dei danni al setto nasale.
Si può considerare l’ipotesi di lebbra nella diagnosi differenziali quando:
- negli ultimi 10-15 anni il paziente ha visitato paesi nei quali la malattia è endemica o proviene da tali zone
- sono presenti lesioni cutanee croniche con ridotta sensibilità al tatto, al dolore, alla temperatura
- sono presenti lesioni cutanee associate a ingrossamenti dei nervi periferici
La diagnosi deve essere confermata da esame istologico (biopsia cutanea o del nervo colpito).
Il protocollo terapeutico dell’Organizzazione Mondiale della Sanità prevede una combinazione di 3 antibiotici: rifampicina e dapsone per tutti i pazienti, mentre la clofazimina va aggiunta nelle forme multibacillari (lebbra lepromatosa) della malattia.
Una volta iniziato il trattamento, la persona non è più contagiosa. Tuttavia è molto importante completare l’intero corso del trattamento seguendo le indicazioni mediche per guarire completamente.
Il trattamento generalmente dura 1 o 2 anni.
È importante che le persone in trattamento per morbo di Hansen:
- informino il loro medico in caso di intorpidimento o perdita di sensibilità in certe parti del corpo o in chiazze sulla pelle. Questi sintomi possono essere causati dai danni neurali provocati dall’infezione. In caso di intorpidimento o perdita di sensibilità si raccomanda di fare molta attenzione a prevenire qualsiasi lesione, quali bruciature o tagli;
- prendano i farmaci che sono stati loro prescritti finché il medico informa che il trattamento è stato completato. Se si interrompe il trattamento prima di completarlo, il battere che causa il morbo di Hansen può iniziare nuovamente a svilupparsi ed è possibile una recrudescenza della malattia;
- informino il loro medico se le lesioni cutanee si arrossano e diventano dolorose, se i nervi diventano infiammati e dolorosi, o se compare la febbre, poiché questi sintomi possono significare complicazioni che richiedono un trattamento più intensivo utilizzando anche altri farmaci che riducano l’infiammazione.















 24 marzo 2024, Giornata mondiale della tubercolosi
24 marzo 2024, Giornata mondiale della tubercolosi

