La rosolia è una malattia molto contagiosa; di lieve entità nei bambini, rappresenta un problema per il nascituro se contratta in gravidanza
La rosolia è una malattia infettiva, molto contagiosa, causata da un virus a RNA, appartenente al genere Rubivirus, della famiglia dei Togavirus, che si localizza in vari organi e tessuti. Prima dell'introduzione dei vaccini antirosolia, almeno l’80% delle persone venivano infettate dal virus prima dei 20 anni.
Molto spesso la rosolia non si presenta con segni clinici evidenti e con una sintomatologia ben definita, per cui le infezioni possono passare del tutto inosservate.
La malattia è particolarmente rischiosa, invece, quando viene contratta durante la gravidanza. Il virus, infatti, passa attraverso la placenta e può infettare l'embrione o il feto, generando aborto spontaneo, morte intrauterina e gravi malformazioni fetali (sindrome della rosolia congenita).
Il rischio di malformazioni fetali gravi è massimo quando la rosolia viene contratta nel primo trimestre di gravidanza, mentre le infezioni contratte dopo la ventesima settimana raramente provocano malformazioni congenite.
La rosolia è, come il morbillo, una malattia endemo-epidemica, sempre presente nelle collettività, con picchi epidemici ogni 7 anni e più.
La malattia, sia in forma clinicamente evidente, che di infezione inapparente, lascia un’immunità (protezione nei confronti di successive infezioni) che dura per tutta la vita. Anche l’immunità indotta dal vaccino è di lunga durata.
Per approfondire:
La rosolia è molto contagiosa; si trasmette per via aerea, attraverso le goccioline di saliva emesse con tosse, starnuti o semplicemente parlando.
Il virus della rosolia passa attraverso la placenta e, per questa via, infetta il prodotto del concepimento.
Il periodo di contagiosità, in cui la malattia può essere trasmessa dalle persone infette (con o senza sintomi manifesti) a quelle suscettibili, va da una settimana prima a 4 giorni dopo la comparsa dell’esantema, che può mancare del tutto.
I bambini affetti da sindrome da rosolia congenita possono eliminare il virus e quindi, rimanere infettanti per molti mesi dopo la nascita.
Spesso la rosolia non si presenta con segni clinici evidenti e con una sintomatologia ben definita.
I sintomi tipici compaiono dopo un periodo di incubazione, che va da un minimo di 12 ad un massimo di 23 giorni (solitamente 16-18 giorni); si ha comparsa di febbre, mal di testa, dolori alle articolazioni, raffreddore e gonfiore dei linfonodi posti ai lati delle orecchie e dietro la nuca.
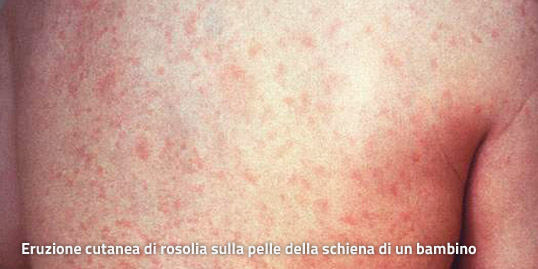
Sul viso e sul collo compaiono macchioline leggermente sollevate, di colore roseo o rosso pallido, molto meno fitte di quelle del morbillo e senza alcuna tendenza a confluire tra loro. Questa eruzione cutanea, sotto forma di esantema, si estende successivamente al resto del corpo per scomparire nel giro di due o tre giorni.
Un bagno o una doccia caldi rendono più evidente l’esantema, che non compare affatto in circa il 40% dei casi, mentre nel 20-25% dei casi compaiono soltanto la febbre e la tumefazione dei linfonodi.
La rosolia è considerata una malattia ad evoluzione benigna, tuttavia complicazioni come artriti acute e artralgie temporanee sono frequenti, soprattutto nel caso di rosolia contratta in età adulta.
Complicazioni meno frequenti della rosolia sono la trombocitopenia (diminuzione del numero delle piastrine, elementi del sangue fondamentali per il processo della coagulazione) che si verifica in 1 caso su 3.000 e l’encefalite (1 caso su 5.000). L’encefalite da rosolia può essere mortale.
Se la rosolia viene contratta da una donna durante la gravidanza, tutti gli organi e i tessuti fetali sono coinvolti e gli effetti sul prodotto del concepimento possono essere molto gravi: aborto spontaneo; morte intrauterina del feto; malformazioni e lesioni di tipo infiammatorio, principalmente a carico del sistema nervoso, dell’apparato cardiocircolatorio, degli organi di senso, con ritardato sviluppo fisico e psichico (Sindrome da rosolia congenita).
Il rischio di avere gravi malformazioni nel feto quando la rosolia viene contratta in gravidanza è massimo nel primo trimestre (85% nelle prime 8 settimane, 52% dalla nona alla dodicesima settimana di gestazione), mentre le infezioni contratte dopo la ventesima settimana raramente provocano malformazioni congenite.
La diagnosi di rosolia è principalmente di tipo clinico.
A volte può essere confusa con il morbillo, specialmente con le forme più leggere di quest'ultimo.
Nella rosolia non sono presenti: macchie di Koplik (piccole macchie di colore biancastro, a "spruzzatura di calce" sulla mucosa delle guance a livello dei molari), fotofobia (fastidio alla luce) e tosse.
Talvolta il dubbio può porsi con la momonucleosi che può presentare febbre, esantema e ingrossamento dei linfonodi.
Per l'accertamento si possono ricercare gli anticorpi specifici del virus nel siero.
Non esiste una terapia specifica della rosolia.
Il riposo a letto, insieme a una dieta leggera, ricca di zuccheri e liquidi, costituiscono la base per il trattamento della rosolia.
Per alleviare la febbre e i dolori alle articolazioni il medico potrà prescrivere la terapia sintomatica più adatta.
Se sopravvengono complicazioni batteriche è necessaria la somministrazione di antibiotici, sempre a cura del medico.
La rosolia può essere prevenuta con il vaccino specifico.
Il vaccino fa parte dell’immunizzazione morbillo-parotite-rosolia (MPR). Nel bambino il calendario vaccinale raccomanda la prima dose a 13-15 mesi, la seconda a 5-6 anni. Per gli adolescenti e gli adulti che non sono mai stati vaccinati, sono previste due dosi a distanza di almeno 4 settimane.
A seconda dell’età e dello stato immunitario nei confronti della varicella, è anche possibile la co-somministrazione del vaccino trivalente MPR con quello monovalente contro la varicella o l’impiego del tetravalente MPRV.
Non sono necessari ulteriori richiami.
Le donne che intendano intraprendere una gravidanza, non vaccinate o non immuni in seguito alla malattia, dovrebbero sottoporsi, prima del concepimento, alla ricerca degli anticorpi antirosolia ed eventualmente alla vaccinazione.
Leggi la nota 7 gennaio 2019.


















 Via libera al nuovo piano vaccinale 2023-2025
Via libera al nuovo piano vaccinale 2023-2025

